Cholesterinsenker verursachen Arteriosklerose und Herzinsuffizienz
Quelle: Statins stimulate atherosclerosis and heart failure: pharmacological mechanisms

Übersetzung aus dem Englischen und Hervorhebungen:
dr. Clemens Zsófia
Statine, unter anderer Bezeichnung Cholesterinsenker, wurden 1987 in die internistische Praxis eingeführt. Von mehreren Typen der Cholesterinsenkern wurde damals behauptet, dass sie das Niveau von LDL-C im Blut und das Auftreten von Herzanfällen reduzieren. Da aber diese Untersuchungen von der Arzneimittel-Industrie finanziert wurden, trat wegen der damit zusammenhängenden ethischen Probleme 2004 die neue strafrechtliche Regulierung der Europäischen Union in Kraft, die die Untersuchungen kontrollierte. Die nach 2004 durch Experten, die von der Pharmaindustrie relativ unabhängig waren, durchgeführten Prüfungen fanden schon alle heraus, dass die Statine nicht vor Herzanfällen schützen (wenngleich sie den LDL-Spiegel des Blutes auch weiterhin senkten). Ungeachtet dessen behaupten die meisten nach wie vor, dass die Statine Herzinfarkte abwenden, wobei sie sich hauptsächlich auf Untersuchungen berufen, die in den 90er Jahren gemacht wurden.
Die Arbeitsgruppe, die den Artikel verfasst hatte (Okuyama und Mitarbeiter), kam dagegen zu der Schlussfolgerung, dass die Statine nicht vor Herzinfarkt schützen, mehr noch: dass sie zu dessen Entstehen beitragen. Sie schreiben als unabhängige Forscher, dass sie in der Lage sind, ihren Standpunkt offen zu vertreten. In ihrem Beitrag liefern sie einen Überblick über die Mechanismen, die dazu führen, dass die Statine, anstatt vor einem Herzinfakt zu schützen, diesen eher hervorrufen. Wie sie schreiben, müsse man die Anwendung von Statinen bei Herz-Kreislauf-Krankheiten dringend überprüfen.
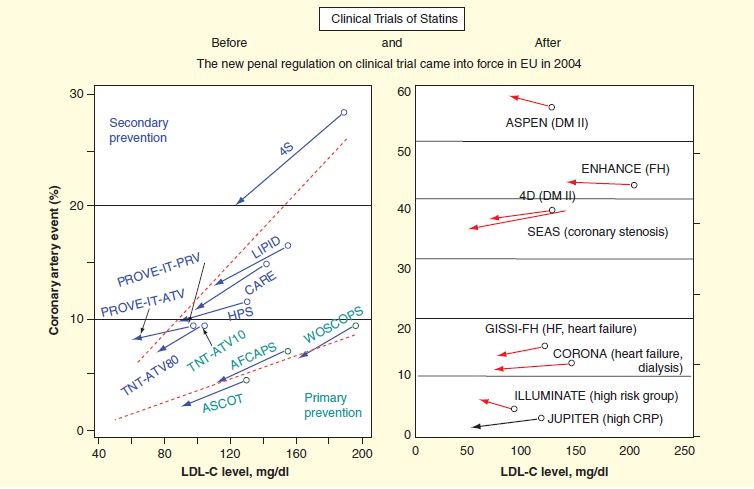
Große klinische Untersuchungen vor und nach der strafrechtlichen Regulierung von 2004. Sämtliche Untersuchungen vor 2004 zeigten einen Rückgang des Auftretens von Herzinfarkten (zwischen der behandelten und der Placebo-Gruppe). Das senkrechte Ausmaß der Pfeile zeigt die Größe dieser Wirkung. Die Untersuchungen nach 2004 zeigten keine wesentliche Veränderung: Die roten Pfeile sind nahezu waagerecht. Das waagerechte Ausmaß des LDL-C-Spiegels im Blut zeigt dessen Rückgang sowohl vor als auch nach 2004. Jedoch ist der LDL-C- (und der gesamte Cholesterin-Spiegel) kein guter Parameter für das Infarktrisiko. Die Mosaikworte auf den Pfeilen weisen auf den Namen der Untersuchung hin.
Die Statine schädigen die Mitochondrien
Das Mitochondrium ist der Ort der Herstellung des Energiemoleküls, des ATP innerhalb der Zelle. Die Herstellung des ATP im Mitochondrium ist an die sogenannte Elektrotransportkette geknüpft. Einen Teil dieser Elektrotransportkette bildet das Koenzym Q10 und das hem-A. Da die Statine die Synthese beider Moleküle verhindern, unterbinden sie auch die Synthese von ATP, die in den Mitochondrien vor sich geht. Das ATP ist für das Funktionieren aller Arten von Zellen unerlässlich, so dass die Statine als allgemeines Zellgift betrachtet werden können. Da jedoch der Energiebedarf der Herzmuskel-Zellen besonders hoch ist, schädigen sie verstärkt deren Funktionieren. Cholesterin ist zudem ein unverzichtbares Element auch der Zellmembranen, und so zerstört die Senkung von Cholesterin auch die Integrität der Zellen.
Die reduzierte ATP-Produktion und als Folge die Zellschädigung führt zu Herz-Kreislauf-Erkrankungen bei den mit Statin behandelten Patienten
Die Statine vermindern die Produktion von Enzymen, die innerhalb der Zellen die Oxidationsprozesse neutralisieren, darunter die Aktivität der Enzyme Glutathionperoxidase und der Superoxiddismutase. Bei einer Untersuchung ereigneten sich bei Beobachtung über fünf Jahre desto weniger Herzinfarkte, je höher die Aktivität der Glutathionperoxidase in den roten Blutkörperchen war. (Blankenberg und Mitarbeiter, 2003).
Die Statine reduzieren die Synthese des Vitamins K2 und steigern die Ablagerung von Kalzium in die Gefäßwänden
Das Vitamin K1 kommt in Gemüse und Pflanzenölen vor, K2-Vitamin in Nahrungsmitteln tierischen Ursprungs. Die Statine verhindern die Umwandlung des pflanzlichen Vitamins K1 in das nützliche Vitamin K2 und fördern damit die Verkalkung der Herzkranzgefäße. (Tierische Nahrungsmittel enthalten an der Stelle von K1 das K2-Vitamin. So wird das mit dem Konsum tierischer Nahrungsmittel eingenommene Vitamin K auch besser verwertet – ergänzt von Paleomedicina)
Bei einer klinischen Untersuchung war bei den Zuckerkranken, die Cholesterinsenker in höherer Dosis einnahmen, die Menge des abgelagerten Kalziums größer als bei Patienten, die weniger Statin einnahmen. Der Leiter der Untersuchung, dachte sich zur Erklärung der offensichtlich negativen Wirkung die schwer nachvollziehbare Erklärung aus, dass sich das Kalzium anstelle der Fette an der Gefäßwand ablagerte und eigentlich Teil des Heilungsprozesses sei.
Eine japanische Arbeitsgruppe untersuchte mit Hilfe einer CT Angiographie 2413 Statin einnehmende und 4260 Statin nicht einnehmende Patienten. Die Patienten hatten keine bekannte Krankheit der Herzkranzgefäße. Dem Ergebnis der Untersuchung zufolge war das Vorhandensein und die Größe von kalziumhaltigem Plaque der Herzkranzgefäße größer als bei denen, die kein Statin einnahmen. (Nakazato und Mitarbeiter, 2012).
Klinischen Untersuchungen zufolge verursachen die Statine Gefäßverkalkung und Herzinsuffizienz
Japanische Untersuchung über Lipidbehandlung (Matsuzaki und Mitarbeiter, 2002)
Auf der waagerechten Achse sind die Cholesterinwerte nach der Behandlung zu sehen
Auf der Abbildung ist gut sichtbar, dass nach der Behandlung bei denen, die über einen niedrigen Cholesterinspiegel verfügten, die Sterblichkeit sich gegenseitig annäherte, jedoch jeweils gesondert auch die kardiovaskuläre, die zerebrovaskuläre und die aus Tumorerkrankungen resultierende Sterblichkeit.
Untersuchung von Veteranen der Vereinigten Staaten (Thambidorai und Mitarbeiter, 2011)
An Herzinsuffizienz leidende Veteranen wurden fünf Jahre lang mit Statin behandelt und mit anderen Veteranen verglichen, die keine Therapie erhielten. Die Autoren schrieben, dass die, die kein Statin erhielten, mit einer 1,6fach größeren Wahrscheinlichkeit starben. Doch der analytische Artikel macht bei diesem Punkt darauf aufmerksam, dass im Allgemeinen genau denen Cholesterinsenker verschrieben wurde, die einen hohen Cholesterinspiegel aufwiesen. Ein hoher Cholesterinspiegel ist jedoch in erster Linie bei älteren Menschen ein Zeichen für einen besseren allgemeinen Gesundheitszustand. So konnte es vorkommen, dass das Überleben bei älteren Personen, die mit Cholesterinsenkern therapiert wurden, dem Anschein nach besser war.
Unter den mit Cholesterinsenkern behandelten älteren Personen kam Diabetes jedoch häufiger vor, mehr noch: Je länger jemand mit Statinen behandelt wurde, desto mehr stieg das Auftreten von Diabetes. Mit der Wirkung der Statine, Diabetes auszulösen, hat man sich schon früher beschäftigt.
Die Sterblichkeit wegen einer Erkrankung der Herzkranzgefäße war ebenfalls eindeutig höher bei der mit Statin behandelten Gruppe, und das Auftreten war umso häufiger, je länger jemand Statine anwendete. Diese Daten weichen bedeutend von den in den 90er Jahren (aus der Zeit vor der Einführung der EU-Regulierung stammenden) beschriebenen 300%igen relativen Risikosenkung ab.
Untersuchung von dänischen Krebspatienten
15 Jahre lang wurden krebskranke Dänen im Alter über 40 Jahren begleitet und dabei diejenigen, die Statine einnahmen, mit denen verglichen, die nicht damit therapiert wurden. Dabei fand man heraus, dass in der Gruppe von Patienten, die Statine einnahmen, die Sterblichkeit und die Tumorsterblichkeit niedriger waren. Im Zusammenhang mit der Untersuchung tauchte jedoch dasselbe methodologische Problem auf wie bei der Untersuchung der amerikanischen Veteranen, d.h. die Untersuchung wurde nicht auf den Cholesterinspiegel vor der Reduzierung kontrolliert. Ähnlich wie bei der Untersuchung der amerikanischen Veteranen unter den Statinpatienten war auch hier die Herz-Kreislauf-Sterblichkeit höher und sie war umso höher, je größer die Dosis war, die jemand einnahm.
Statine reduzieren den Koenzym-Q10-Spiegel
Die negative Wirkung auf die Muskulatur ist die bekannteste unter den Nebenwirkungen der Statine. Muskelschwäche, Muskelschmerz, Zerfall der Muskelzellen, die von dem Anstieg des Kreatininkinase-Spiegels begleitet wird, ist bei Patienten und Ärzten wohlbekannt. Die Cholesterinsenker reduzieren die Zahl der Mitochondrien in den Muskelzellen, die oxidative Phosphorylierungs-Kapazität und den DNS-Gehalt der Mitochondrien. Wenn man diese offenkundig negativen Auswirkungen auf die Muskulatur kennt, wäre es naiv zu glauben, dass die Statine keine noch zerstörendere Auswirkung auf das Herz hätten, das eine viel größere Arbeit leistet, so dass der Bedarf an ATP extrem hoch ist. In Tierversuchen steigerten die Statine die Sterblichkeit von herzkranken Hamstern (Marz und Mitarbeiter, 2000), und bei Hunden riefen sie Schädigungen des Herzmuskels hervor (Satoh und Mitarbeiter, 2000).
Zusammenhang Ursache-Wirkung zwischen Statinen und Herzkrankheiten
Die ersten Fälle einer von einem Cholesterinsenker verursachten Herzinsuffizienz waren 1990 erstmals veröffentlicht worden (Folkers und Mitarbeiter, 1990). Bei fünf Patienten mit Kardiopathie, die sich früher in einem stabilen Zustand befanden, verringerte sich die Herzfunktion drastisch, nachdem sie Lovastatin einzunehmen begannen. Nachdem ihre Medikamentierung eingestellt und die CoQ10-Dosis verdoppelt wurde, gewannen sie ihren Zustand zurück, der vor der Statintherapie festgestellt worden war. 2004 berichtete eine Studie, dass sich bei 10 von 14 Patienten, die 3-6 Monate lang Atorvastatin eingenommen hatten, eine diastolische Störung entstand (Silver und Mitarbeiter, 2004). Bei einer anderen, noch laufenden Untersuchung sich bei Patienten, die mit Statin therapiert wurden, im sechsten Jahr der Einnahme von Statin eine dekompensierte Herzinsuffizienz herausbildete. Eine 2005 erschienene Studie beobachtete 50, an Nebenwirkungen von Statin leidende Patienten 28 Monate lang (Langsjoen und Mitarbeiter, 2005). Außer Muskelschmerzen und Schwäche trat neben Atemproblemen, peripherer Neuropathie, Gedächtnisstörung bei einem Viertel der Patienten eine dekompensierte Herzinsuffizienz auf. Wegen der Nebenwirkungen brachen alle 50 Patienten die Einnahme von Statinen ab, erhielten als Ergänzungsmittel das Koenzym Q10, und ihr Zustand wurde zwei Jahre lang verfolgt. Die Nebenwirkungen besserten sich stark, bei der Hälfte der an Herzinsuffizienz leidenden Patienten verbesserte sich die Funktion des Herzmuskels bedeutend. Sie verspürten keinerlei Nebenwirkungen vom Wegfall der Statine.
Statin verursachte Kardiomyopathie
Nach eigener kardiologischer Erfahrung der Autoren des Artikels ist die von Statinen verursachte Kardiomyopathie überhaupt keine Seltenheit. Innerhalb von vier Jahren identifizierten sie 130 derartige Fälle in ihrer eigenen Praxis. Die von Statinen verursachte Kardiomyopathie tritt durchschnittlich nach 6 Jahren auf, und es ist eindeutig, dass der Zusammenhang mit den Statinen in der klinischen Praxis nicht erkannt wird.
Zitat von Robertson Davies:
„das Auge sieht nur, was unser Hirn zu begreifen in der Lage ist.“
Oder anders: Da die Ärzte im Allgemeinen nicht wissen, dass die Cholesterinsenker Herzinsuffizienz verursachen, sehen sie auch solche Zusammenhänge nicht. Obwohl Ärzte in der Lage sind, die Herzinsuffizienz selbst zu erkennen, schreiben sie diese in der Regel anderen Ursachen zu: dem Älterwerden, einem höheren Blutdruck und einer Herz-Kreislauf-Erkrankung.
In den USA kommen alljährlich 1 Million Menschen wegen Herzinsuffizienz ins Krankenhaus. Die dekompensierte Herzinsuffizienz, die wegen ihrer raschen Ausbreitung als Epidemie beschrieben wird, ist mit großer Wahrscheinlichkeit auch der Verbreitung der Statine zu verdanken.
Meinung des Experten
Nur wenige Kardiologen in der Welt erkennen an, dass es keinen Beweis dafür gibt, dass es je niedriger desto besser ist (bezogen auf den Cholesterinspiegel – Ergänzung von Paleomedicina). Die meisten akzeptieren immer noch die Studien, die vor 2004 erstellt wurden, also vor der Einführung der strafrechtlichen Regulierung für klinische Untersuchungen in der EU.
„Unser Arbeitsteam erkennt nur Untersuchungen an, die nach 2004 von Forschern ausgeführt wurden, die von der Arzneimittel-Industrie unabhängig sind und die gezeigt haben, dass die Cholesterinsenker in der Vorbeugung von Herz-Kreislauf-Erkrankungen wirkungslos sind. Die schweren und häufig unumkehrbaren Nebenwirkungen der Cholesterinsenker zeigen, dass die Anwendung von Statinen viel strenger reguliert werden müsste. Den Klinikern dürfte es nicht erlaubt sein, sich nur auf Informationen der Arzneimittel-Industrie zu verlassen. Untersuchungen, die nicht von der Arzneimittel-Industrie unterstützt werden, können bei der wirklichen Beurteilung der Cholesterinsenker von viel größerem Nutzen sein.
Weiterer Artikel zum Thema

Cholesterinsenker verursachen Arteriosklerose und Herzinsuffizienz
Literaturliste
Blankenberg S, Rupprecht HJ, Bickel C, et al. Glutathione peroxidase 1 activity and cardiovascular events in patients with coronary artery disease. N Engl J Med 2003;349(17):1605-13.
Nakazato R, Gransar H, Berman DS, et al. Statins use and coronary artery plaque composition: results from the International Multicenter CONFIRM Registry. Atherosclerosis 2012;225(1):148-53.
Matsuzaki M, Kita T, Mabuchi H, et al. Large scale cohort study of the relationship between serum cholesterol concentration and coronary events with low-dose simvastatin therapy in Japanese patients with hypercholesterolemia. Circ J 2002;66(12): 1087-95.
Thambidorai SK, Deshmukh AR, Walters RW, et al. Impact of statin use on heart failure mortality. Int J Cardiol 2011; 147(3):438-43.
Nielsen SF, Nordestgaard BG, Bojesen SE, et al. Statin use and reduced cancer-related mortality. N Engl J Med 2012;367(19): 1792-802.
Ma¨rz W, Siekmeier R, Müller HM, et al. Effects of lovastatin and pravastatin on the survival of hamsters with inherited cardiomyopathy. J Cardiovasc Pharmacol Ther 2000;5(4):275-9.
Satoh K, Ichihara K. Lipophilic HMG-CoA reductase inhibitors increase myocardial stunning in dogs. J Cardiovasc Pharmacol 2000;35(2):256-62
Folkers K, Langsjoen P, Willis R, et al. Lovastatin decreases coenzyme Q levels in humans. Proc Natl Acad Sci USA 1990; 87(22):8931-4.
Silver MA, Langsjoen PH, Szabo S, et al. Effect of atorvastatin on left ventricular diastolic function and ability of coenzyme Q10 to reverse that dysfunction. Am J Cardiol 2004;94(10):1306-10.
Langsjoen PH, Langsjoen JO, Langsjoen AM, et al. Treatment of statin adverse effects with supplemental Coenzyme Q10 and statin drug discontinuation. BioFactors 2005;25(1-4):147-52.
Das Team des International Center for Medical Nutritional Intervention (ICMNI) leistet seine Tätigkeit ausschließlich auf wissenschaftlicher Grundlage. Wir benutzen keinerlei Methoden der Naturmedizin, von ihnen distanzieren wir uns. Die von ICMNI vertretene Richtung, die evolutionäre Heilung, ist Teil der wirklichen Wissenschaft. Unsere in internationalen medizinischen Zeitschriften erschienenen Beiträge können Sie hier lesen.
 Rehabilitáció csak online elérhető
Rehabilitáció csak online elérhető
 E-mail: paleomedicina@gmail.com
E-mail: paleomedicina@gmail.com